Sedef hastalığı belirtileri kişiden kişiye değişiklik gösterebilir. Yaygın belirtiler şunlardır:
- Kalın, gümüşi pullarla kaplı kırmızı deri lekeleri
- Küçük pullanma noktaları (genellikle çocuklarda görülür)
- Kanama veya kaşıntı yapabilecek kuru, çatlamış deri
- Kaşıntı, yanma veya hassasiyet
- Kalınlaşmış, çukurlaşmış veya oluklu tırnaklar
- Şişmiş ve sert eklemler
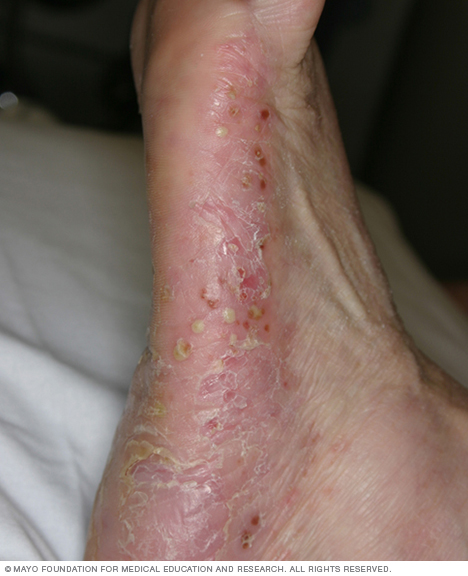
Sedef hastalığı lekeleri, bazı pullanma noktalarından büyük alanları kaplayan aşırı lezyonlara kadar değişebilir. En çok etkilenen bölgeler bel, dirsekler, dizler, bacaklar, ayak tabanları, saçlı scalp, yüz ve avuç içleridir.
Sedef hastalığının çoğu türü döngüler halinde seyreder: birkaç hafta veya ay süresince alevlenir, sonra bir süre azalır veya remisyona geçebilir.
Sedef hastalığının çeşitli türleri vardır, bunlar arasında şunlar bulunmaktadır:
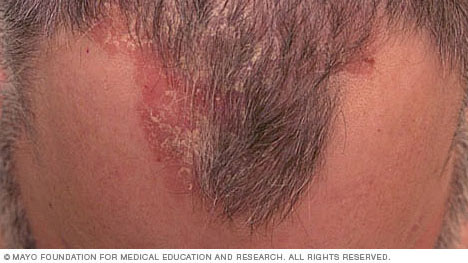
- Plaque sedef hastalığı. En yaygın form olan plak sedef hastalığı, gümüşi pullarla kaplı kuru, kabarık kırmızı deri lekelerine (lezyonlar) neden olur. Plaklar kaşıntılı veya hassas olabilir ve sayıları birkaç taneden çok sayıya kadar değişiklik gösterebilir. Plaklar genellikle dirseklerde, dizlerde, belde ve saçlı scalp’ta ortaya çıkar.
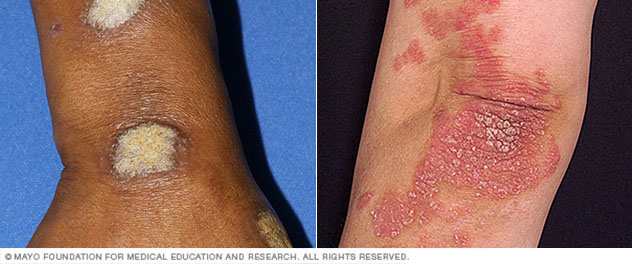
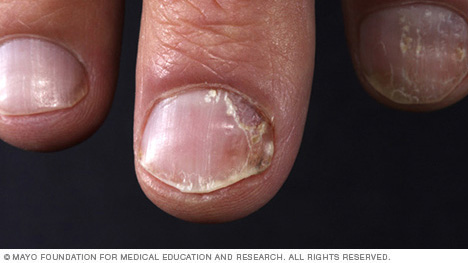
- Tırnak sedef hastalığı. Sedef hastalığı, tırnakları etkileyebilir ve çukurlaşma, anormal tırnak büyümesi ve renk değişikliği yapabilir. Psoriatik tırnaklar, tırnak yatağından (onykoliz) ayrılabilir veya gevşeyebilir. Ciddi vakalarda tırnaklar parçalanabilir.
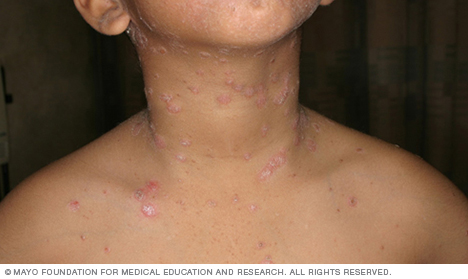
- Damlacık sedef hastalığı. Bu tür, genç yetişkinleri ve çocukları etkiler. Genellikle, boğaz enfeksiyonu gibi bakteriyel enfeksiyonlar tarafından tetiklenir. Bu tür, gövde, kollar veya bacaklarda küçük, damla şeklindeki kabuklu lezyonlarla karakterizedir.
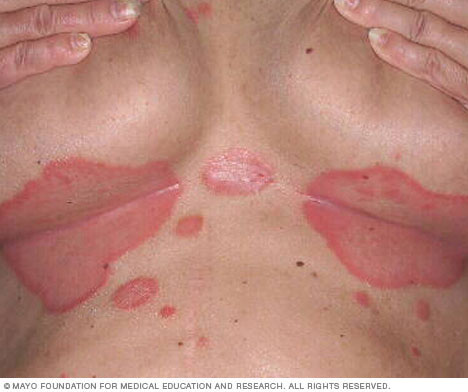
- Inverse sedef hastalığı. Bu tür, daha çok kasık, popo ve meme bölgelerindeki deri kıvrımlarını etkiler. Inverse sedef hastalığı, sürtünme ve terleme ile kötüleşebilen düzgün, kırmızı deri lekeleri oluşturur. Mantar enfeksiyonları bu tür sedef hastalığını tetikleyebilir.
- Püstüler sedef hastalığı. Bu nadir sedef hastalığı türü, geniş alanlarda (genelleşmiş püstüler sedef hastalığı) veya ellerin veya ayakların avuç içlerinde meydana gelen, belirgin şekilde tanımlanmış irin dolu lezyonlara yol açar.
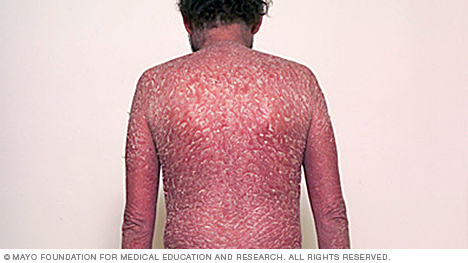
- Eritrodermik sedef hastalığı. En az yaygın sedef hastalığı türüdür ve vücudun tamamını kaplayan, yoğun kaşıntı veya yanma hissi veren kırmızı, soyulan döküntülerle karakterizedir.
- Psoriatik artrit. Psoriatik artrit, artrit tipi şişmiş, ağrılı eklemlere neden olur. Bazen eklem semptomları, sedef hastalığının ilk veya tek belirtisi olabilir. Zaman zaman sadece tırnak değişiklikleri görülebilir. Semptomlar hafiften şiddetliye kadar değişir ve psoriatik artrit herhangi bir eklemi etkileyebilir. Eklem sertliğine ve ilerleyici eklem hasarına yol açabilir; en ciddi vakalarda kalıcı eklem hasarına neden olabilir.
Sedef Hastalığı Tedavisi
Sedef hastalığı tedavileri, deri hücrelerinin bu kadar hızlı büyümesini durdurmayı ve pulları kaldırmayı hedefler. Seçenekler arasında kremler ve merhemler (topikal tedavi), ışık tedavisi (fototerapi) ve ağız yoluyla veya iğneyle alınan ilaçlar bulunur.
Hangi tedavileri kullanacağınız, sedef hastalığının ne kadar şiddetli olduğuna ve önceki tedavilere ne kadar yanıt verdiğine bağlıdır. İşe yarayan bir yaklaşım bulana kadar farklı ilaçlar veya tedavi kombinasyonları denemeniz gerekebilir. Ancak genellikle hastalık geri döner.
Topikal tedavi
- Kortikosteroidler. Bu ilaçlar, hafif ve orta şiddetli sedef hastalığını tedavi etmek için en sık reçete edilen ilaçlardır. Merhem, krem, losyon, jel, köpük, sprey ve şampuan gibi çeşitli formlarda mevcuttur. Hafif kortikosteroid merhemleri (hidrokortizon), genellikle hassas bölgelerde, yüz gibi, ve yaygın lekelerin tedavisinde önerilir. Topikal kortikosteroidler, alevlenmeler sırasında günde bir kez uygulanabilir ve remisyonu sürdürmek için alternatif günlerde veya yalnızca hafta sonları uygulanabilir. Doktorunuz, daha az hassas veya tedavi edilmesi daha zor bölgeler için daha güçlü bir kortikosteroid krem veya merhem (triamcinolone (Acetonide, Trianex), clobetasol (Temovate)) reçete edebilir. Güçlü kortikosteroidlerin uzun süreli kullanımı veya aşırı kullanımı cildi inceltebilir. Zamanla, topikal kortikosteroidler etkisini yitirebilir.
- Vitamin D analojileri. Kalcipotrien ve kalsitriol (Vectical) gibi sentetik D vitamini formları, deri hücrelerinin büyümesini yavaşlatır. Bu tür ilaçlar yalnızca veya topikal kortikosteroidlerle birlikte kullanılabilir. Kalsitriol, hassas bölgelerde daha az tahrişe neden olabilir. Kalcipotriene ve kalsitriol genellikle topikal kortikosteroidlerden daha pahalıdır.
- Retinoidlerle. Tazaroten (Tazorac, Avage) jel ve krem olarak mevcuttur ve günde bir veya iki kez uygulanır. En yaygın yan etkiler cilt tahrişi ve ışığa karşı duyarlılığın artmasıdır. Tazaroten, hamile olduğunuzda veya emzirme döneminde önerilmez veya hamile kalmayı planlıyorsanız kullanılmamalıdır.
- Calcineurin inhibitörleri. Tacrolimus (Protopic) ve pimecrolimus (Elidel) gibi calcineurin inhibitörleri, iltihabı ve plak birikimini azaltır. Calcineurin inhibitörleri, steroid kremlerin veya retinoidlerin fazla tahriş edici olabileceği veya zararlı etkiler yaratabileceği ince derili bölgelerde özellikle faydalı olabilir. Hamile olduğunuzda veya emzirirken veya hamile kalmayı planlıyorsanız bu ilaçlar önerilmez. Bu ilaçlar, potansiyel cilt kanseri ve lenfoma riskini artırdıktan dolayı uzun süreli kullanım için uygun değildir.
- Salisilik asit. Salisilik asit şampuanları ve saçlı deri çözümleri, saçlı deri sedef hastalığı pullanmasını azaltır. Tek başına veya diğer ilaçların cilde daha kolay nüfuz etmesine yardımcı olmak amacıyla kullanılabilir.
- Kömür katranı. Kömür katranı, pulları, kaşıntıyı ve iltihabı azaltır. Şampuan, krem ve yağ gibi çeşitli formlarda eczaneden veya reçete ile temin edilebilir. Bu ürünler ciltte tahrişe neden olabilir. Aynı zamanda dağınıktır, giysi ve yatak örtülerini lekeleyebilir ve güçlü bir kokuya sahip olabilirler. Kömür katranı tedavisi, hamile olan veya emziren kadınlar için önerilmez.
- Goeckerman tedavisi. Bazı doktorlar kömür katranı tedavisini ışık tedavisi ile birleştirir; bu işleme Goeckerman tedavisi denir. Bu iki tedavi bir arada uygulandığında, her ikisi de tek başına uygulandığında daha etkili olur. Çünkü kömür katranı, cildin UVB ışığa daha duyarlı hale gelmesini sağlar.
- Antahralin. Antahralin (diğer bir katran ürünü) cilt hücrelerinin büyümesini yavaşlatmak için kullanılan bir kremdir. Aynı zamanda pulları kaldırabilir ve cildin daha pürüzsüz olmasını sağlayabilir. Yüzde veya genital bölgede kullanılmamalıdır. Antahralin cilde tahriş edebilir ve dokunduğu hemen hemen her şeyi lekeleyebilir. Genellikle kısa bir süre uygulanır ve sonra durulanır.
Işık tedavisi
Işık tedavisi, orta ile şiddetli sedef hastalığı için birincil tedavi yöntemidir; yalnız başına veya ilaçlarla kombinasyon halinde uygulanabilir. Bu, cildin doğal veya yapay ışığın kontrollü miktarlarına maruz bırakılmasını içerir. Tekrar eden tedaviler gereklidir. Evde fototerapi seçeneği hakkında doktorunuzla konuşun.
- Güneş ışığı. Kısa, günlük güneş ışığına maruz kalma (helioterapi), sedef hastalığını iyileştirebilir. Güneş ışığı rejimine başlamadan önce, sedef hastalığı için doğal ışığı güvenli bir şekilde kullanmanın en iyi yolu hakkında doktorunuza danışın.
- UVB geniş bant. Yapay bir ışık kaynağından kontrol edilen UVB geniş bant ışık dozları, tek bir lekenin, yaygın sedef hastalığının ve topikal tedavilere yanıt vermeyen sedef hastalığının tedavisinde etkili olabilir. Kısa vadeli yan etkiler arasında kızarıklık, kaşıntı ve kuruluk bulunabilir. Düzenli olarak nemlendirici kullanmak, rahatsızlığınızı hafifletebilir.
- UVB dar bant. UVB dar bant ışık tedavisi, UVB geniş bant tedavisinden daha etkili olabilir ve birçok yerde geniş bant tedavisinin yerini almıştır. Genellikle cildin düzelmesine kadar haftada iki veya üç kez uygulanır ve ardından bakım tedavisi için daha az sıklıkta uygulanır. Ancak dar bant UVB fototerapi daha şiddetli ve daha uzun süreli yanıklara neden olabilir.
- Psoralen artı ultraviyole A (PUVA). Bu tedavi, UVA ışığına maruz kalmadan önce ışık duyarlılığını artıran bir ilaç (psoralen) almayı içerir. UVA ışığı, UVB ışığından daha derinlere nüfuz eder ve psoralen cildin UVA’ya yanıtını artırır. Bu daha agresif tedavi, cildi sürekli olarak iyileştirir ve genellikle daha ciddi sedef hastalığı vakalarında kullanılır. Kısa vadeli yan etkiler arasında bulantı, baş ağrısı, yanma ve kaşıntı yer alır. Uzun vadeli yan etkiler arasında kuru ve kırışık cilt, çil, güneş hassasiyetinin artması ve cilt kanseri, özellikle de melanom riskinin artması bulunur.
- Eksimer lazer. Bu ışık tedavisi biçiminde, güçlü UVB ışık yalnızca etkilenen cilde hedeflenir. Eksimer lazer tedavisi, daha güçlü UVB ışık kullanıldığı için geleneksel fototerapiden daha az seansa ihtiyaç duyar. Yan etkileri arasında kızarıklık ve kabarcıklar bulunabilir.
Ağız yoluyla veya enjekte edilen ilaçlar
Eğer orta veya şiddetli sedef hastalığınız varsa veya diğer tedaviler işe yaramıyorsa, doktorunuz ağız yoluyla veya enjekte edilen ilaçlar reçete edebilir. Ciddi yan etkiler potansiyeli nedeniyle, bazı ilaçlar yalnızca kısa süreli kullanılmakta ve diğer tedavilerle dönüşümlü olarak uygulanmaktadır.
- Steroidler. Eğer birkaç küçük, kalıcı sedef hastalığı lekeleriniz varsa, doktorunuz triamcinolone’u lekelerin içine enjekte etmeyi önerebilir.
- Retinoidler. Acitretin (Soriatane) ve diğer retinoidler, cilt hücresi üretimini azaltmak üzere kullanılan tabletlerdir. Yan etkileri arasında kuru cilt ve kas ağrıları bulunabilir. Bu ilaçlar hamile olduğunuzda veya emzirirken ya da hamile kalmayı planlıyorsanız önerilmez.
- Methotrexate. Genellikle haftalık olarak tek bir oral dozda uygulanır ve methotrexate (Trexall), cilt hücresi üretimini azaltır ve iltihabı baskılar. Adalimumab (Humira) ve infliximab (Remicade) kadar etkili değildir. Mide bulantısı, iştah kaybı ve yorgunluk gibi etkiler yaratabilir. Uzun süre methotrexate kullanan kişilerin kan sayımı ve karaciğer fonksiyonunu izlemek için sürekli test edilmesi gerekir. Hem erkekler hem de kadınlar, hamile kalmayı denemeden en az üç ay önce methotrexate almayı bırakmalıdır. Bu ilaç emzirirken önerilmez.
- Cyclosporine. Şiddetli sedef hastalığı için ağız yoluyla alınan cyclosporine (Neoral) bağışıklık sistemini baskılar. Methotrexate ile benzer etkililiğe sahiptir ancak bir yıldan uzun süreli kullanılamaz. Diğer bağışıklık baskılayıcı ilaçlar gibi, cyclosporine, enfeksiyon ve diğer sağlık problemleri, kanser dahil, riskinizi artırır. Cyclosporine kullanan kişilerde kan basıncı ve böbrek fonksiyonunun sürekli izlenmesi gereklidir. Bu ilaçlar, hamilelik, emzirme veya hamile kalma amacıyla alınması önerilmez.
- Biolojikler. Bu ilaçlar, genellikle enjeksiyon yoluyla uygulanır ve bağışıklık sistemini hastalık döngüsünü kesintiye uğratacak şekilde değiştirir. Şiddetli sedef hastalığına karşı ilk tedavi seçeneklerine yanıt veremeyenler için onaylanmış birçok ilaç vardır. Tedavi seçenekleri hızla genişlemektedir. Örnekleri arasında etanercept (Enbrel), infliximab (Remicade), adalimumab (Humira), ustekinumab (Stelara), secukinumab (Cosentyx) ve ixekizumab (Taltz) bulunmaktadır. Bu tür ilaçlar pahalıdır ve sağlık sigorta planları tarafından karşılanabilir veya karşılanmayabilir. Biolojikler, ciddi enfeksiyon riskini artırabilecek şekilde bağışıklık sisteminizi baskılama riski taşıdığı için dikkatli kullanılmalıdır. Özellikle bu tedavileri alan kişilerin tüberküloz açısından taranması gerekir.
- Diğer ilaçlar. Thioguanine (Tabloid) ve hidroksiüre (Droxia, Hydrea), diğer ilaçların verilemediği durumlarda kullanılabilecek ilaçlardır. Apremilast (Otezla), günde iki kez ağızdan alınır ve özellikle kaşıntıyı azaltmakta etkilidir. Bu ilaçların olası yan etkileri hakkında doktorunuzla konuşun.


